La suplementación en la fragilidad del adulto mayor es una de las intervenciones más estudiadas en los últimos años dentro del abordaje de la sarcopenia y la pérdida de función física. Sin embargo, en la práctica clínica diaria aparece un problema importante: la adherencia a los suplementos sigue siendo baja.
¿Qué ocurre realmente en la práctica?
🔹 Muchos adultos mayores no cubren sus necesidades proteicas.
🔹 Existe déficit frecuente de vitamina D, magnesio y otros micronutrientes clave.
🔹 La sarcopenia progresa de forma silenciosa.
🔹 Y la suplementación, cuando se prescribe, se abandona con facilidad.
La pregunta no es si los suplementos funcionan.
La pregunta es: ¿por qué no se consigue adherencia?
En el adulto mayor, especialmente en personas frágiles, la adherencia es el verdadero reto.
Factores que influyen:
-
- Polimedicación.
-
- Cansancio.
-
- Dificultad para tragar cápsulas grandes.
-
- Falta de percepción de necesidad.
-
- Ausencia de seguimiento estructurado.
-
- Suplementos aislados sin un plan global.
Cuando un paciente tiene que tomar:
-
- proteína por un lado,
-
- vitamina D por otro,
-
- creatina aparte,
-
- y algún complemento más…
La probabilidad de abandono es alta.
Y sin continuidad, no hay resultados.
La fragilidad no se revierte con intención, sino con estructura
La fragilidad es un estado de prediscapacidad.
Es potencialmente reversible.
Pero requiere intervención organizada:
✔ Ejercicio multicomponente
✔ Aporte proteico adecuado
✔ Micronutrientes estratégicos
✔ Seguimiento funcional
✔ Educación clara
Cuando el suplemento forma parte de un programa estructurado, la adherencia aumenta de forma significativa.
Cuando es un producto suelto… desaparece.
Simplificar es clave
La suplementación en la fragilidad del adulto mayor puede mejorar la función física cuando se integra con ejercicio y seguimiento funcional. Analizamos la evidencia y las claves para mejorar la adherencia:
-
- Mejor una fórmula completa que cuatro productos separados.
-
- Mejor en polvo fácil de mezclar que múltiples comprimidos.
-
- Mejor integrar la suplementación en la rutina diaria.
-
- Mejor vincularla a un objetivo funcional.
La simplicidad mejora la continuidad.
Y la continuidad es lo que genera impacto clínico real.
Los complementos nutricionales y la adherencia terapéutica en el adulto mayor, especialmente en personas frágiles
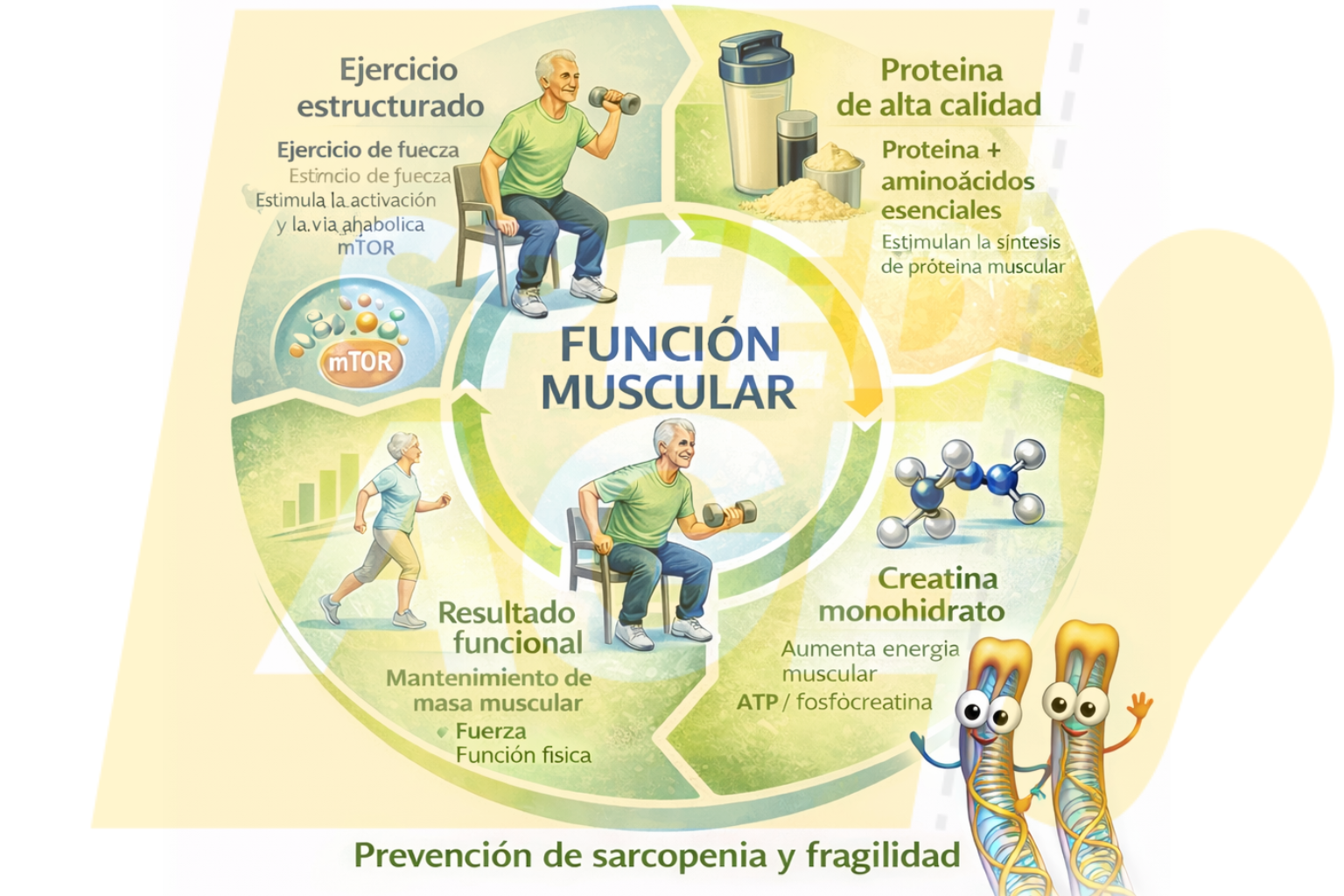
El envejecimiento no implica necesariamente pérdida de autonomía. Sin embargo, sabemos que a partir de la edad adulta comienza un proceso progresivo de disminución de masa muscular, potencia y reserva fisiológica que, si no se interviene, puede derivar en sarcopenia y fragilidad.
En este contexto, la nutrición deja de ser únicamente un hábito alimentario para convertirse en una herramienta terapéutica. La evidencia científica respalda que un adecuado aporte proteico, la creatina, junto con micronutrientes clave como la vitamina D y otros cofactores implicados en la función neuromuscular, es determinante para preservar la función física y retrasar la dependencia.
El problema no es la falta de evidencia.
El verdadero desafío es la adherencia.
Fragilidad y necesidades nutricionales aumentadas
Las personas frágiles presentan una menor reserva fisiológica y una mayor vulnerabilidad ante estresores aparentemente leves: una infección, una hospitalización corta o incluso un periodo breve de inactividad pueden acelerar de forma significativa la pérdida funcional.
En estos pacientes, las necesidades proteicas no son iguales a las de un adulto joven. Diversas guías recomiendan aportes superiores a los estándar poblacionales, especialmente cuando existe riesgo de sarcopenia. Sin embargo, en la práctica diaria observamos que muchos adultos mayores no alcanzan siquiera los mínimos recomendados.
A ello se suma la frecuente presencia de:
-
- Pérdida de apetito.
-
- Dietas monótonas y pobres en proteína de alto valor biológico.
-
- Déficit de vitamina D.
-
- Problemas digestivos que dificultan la absorción.
-
- Miedo infundado a “tomar demasiadas cosas”.
El resultado es una brecha entre lo que se supone que debería hacerse y lo que realmente ocurre.
¿Dónde está entonces el verdadero problema?
El gran obstáculo: la adherencia terapéutica
La polimedicación es una realidad en la edad avanzada. Cuando añadimos varios suplementos por separado proteína, vitamina D, creatina, magnesio, probióticos— la complejidad del tratamiento aumenta y la continuidad disminuye.
No se trata solo del número de productos. También influyen:
-
- El formato (cápsulas grandes difíciles de tragar).
-
- El sabor.
-
- La falta de explicación clara del objetivo.
-
- La ausencia de seguimiento.
-
- La percepción de que “si no noto nada inmediato, no sirve”.
La adherencia no fracasa por falta de voluntad. Fracasa por exceso de complejidad y por ausencia de estructura.
La importancia de integrar la suplementación en un programa
Un suplemento aislado rara vez genera cambios sostenidos. En cambio, cuando forma parte de un plan estructurado que incluye ejercicio, educación nutricional y seguimiento funcional, su papel se potencia.
Cuando el paciente entiende que:
-
- El objetivo es mejorar su velocidad de marcha.
-
- El propósito es levantarse con más facilidad de la silla.
-
- El fin último es evitar una caída o retrasar la dependencia.
Entonces la suplementación deja de ser “otro producto más” y pasa a convertirse en una herramienta con sentido.
La evidencia muestra que la combinación de ejercicio multicomponente y aporte proteico adecuado tiene un efecto sinérgico sobre la masa y la función muscular. Sin ejercicio, la proteína pierde eficacia. Sin sustrato nutricional, el músculo no responde de forma óptima al estímulo.
Simplificar para mejorar resultados
En el adulto mayor, simplificar no es una estrategia comercial; es una estrategia clínica.
Reducir el número de tomas.
Unificar componentes clave en una sola fórmula.
Facilitar la preparación.
Adaptar el formato a las capacidades reales del paciente.
Cuanto más sencillo es el protocolo, mayor es la probabilidad de continuidad.
Y en fragilidad, la continuidad lo es todo.
Un cambio de enfoque necesario
Durante años, en el sistema de salud, se ha intervenido cuando la dependencia ya estaba establecida. La actuación llegaba tarde: tras la caída, tras la fractura, tras la hospitalización, cuando la pérdida funcional ya era evidente y, en muchos casos, difícilmente reversible.
Sin embargo, la fragilidad no aparece de un día para otro. Es un proceso progresivo, silencioso y, lo más importante, potencialmente reversible si se detecta a tiempo. Es precisamente en ese estado previo, cuando aún existe margen fisiológico de recuperación, donde la intervención nutricional y funcional puede marcar una diferencia decisiva.
La suplementación, en este contexto, no debería considerarse un recurso tardío ni una medida excepcional reservada para situaciones avanzadas. Debe integrarse dentro de una estrategia preventiva y de acompañamiento a lo largo de la edad adulta, especialmente cuando comienzan a detectarse signos de pérdida de fuerza, lentitud o fatiga persistente.
No se trata de medicalizar la vida ni de añadir tratamientos innecesarios.
Se trata de preservar autonomía, mantener capacidad funcional y evitar que un proceso prevenible termine convirtiéndose en dependencia.
Conclusión
La suplementación en el adulto mayor, especialmente en personas frágiles, es una herramienta basada en evidencia para preservar masa muscular, energía y función física. Pero su eficacia depende menos de la fórmula aislada y más del contexto en el que se prescribe.
La adherencia mejora cuando:
-
- Existe educación clara.
-
- Hay objetivos funcionales definidos.
-
- Se simplifica el tratamiento.
-
- Se realiza seguimiento periódico.
El reto no es convencer al paciente de que tome un suplemento.
El reto es diseñar un sistema que facilite que lo mantenga.
📚 Referencias
-Studenski S, et al. Gait speed and survival in older adults. JAMA. 2011;305(1):50–58.
→ Estudio clave que demuestra que la velocidad de marcha predice supervivencia. Refuerza el concepto de medición funcional como marcador clínico relevante.
-Pahor M, et al. Effect of structured physical activity on prevention of major mobility disability in older adults (LIFE Study). JAMA. 2014;311(23):2387–2396.
→ Ensayo clínico que demuestra que el ejercicio estructurado reduce el riesgo de discapacidad en adultos mayores.
-López-Otín C, et al. The hallmarks of aging. Cell. 2013;153(6):1194–1217.
→ Marco biológico del envejecimiento que sustenta la intervención precoz sobre los mecanismos implicados en deterioro funcional.qu